骶髂關節疼痛常見問題
約有15% 至 25% 的中軸下背痛是因骶髂關節疼痛引起的,可惜現時未有一個標準的長期治療方案。近年研究顯示,單靠病史、身體檢查及放射造像,並不足以診斷骶髂關節的疼痛問題。現時最常用於診斷骶髂關節是否疼痛根源的方法,是於該部位注射少量局部麻醉劑。此文章會詳細解釋各種診斷方法及治療方案。
骶髂關節的結構與功能
骶髂關節是人體中最大的中軸關節,平均表面積為17.5平方厘米 [1],成人骶髂關節面積的差異可以很大 [2, 3]。骶髂關節普遍被描述為一個大而形狀像耳廓,且可活動的滑膜關節。其後方沒有關節囊,被韌帶結構覆蓋著,把骶骨與髂骨連接在一起。韌帶的功能是關節的靜態穩定器(圖1)。此外,多條肌肉形成網絡支撐著骶髂關節(包括臀大肌、梨狀肌及股二頭肌),以穩定盆骨骨骼。
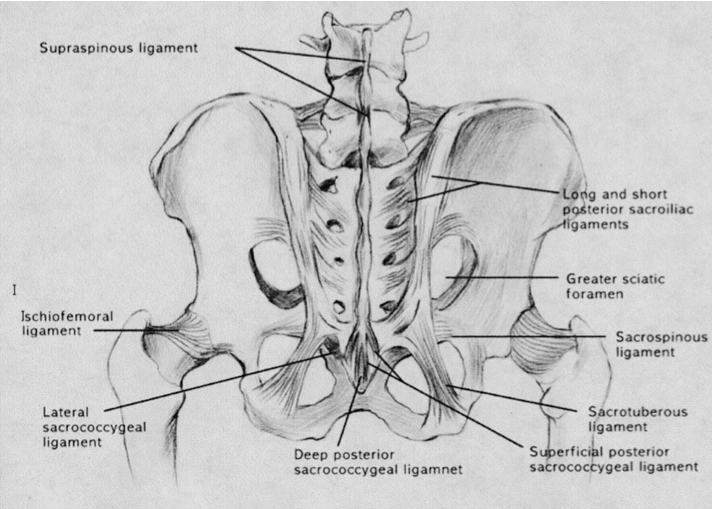
(圖1)後方的韌帶結構有助穩定骶髂關節
骶髂關節的正常老化
自青春期開始,骶髂關節會一直隨著年齡有所變化。30至40歲世代往往透過X光檢查發現此關節有退化跡象。60歲左右,此關節明顯地因為滑液減少而變得僵硬。
骶髂關節的神經分佈
有關骶髂關節的神經分佈仍是具爭議性的話題。有學者認為骶髂關節的前端是沒有神經組織的 [4, 5]。然而普遍認為,脊柱L5-S3的背側分支是骶髂關節後端神經的主要來源 [1]。
患病率
Bernard及Kirkaldy-Willis兩位學者進行過最大型的患病率調查,發現約有22.5% 下背痛的病人亦有骶髂關節疼痛問題 [6]。根據國際脊髓注射協會指引的準則 [7] 作細心甄別的腰背痛病人中,有15% – 25%是患有骶髂關節疼痛的 [8]。


骶髂關節疼痛的成因
成因可分為內關節及外關節類別。
內關節成因 – 關節炎及感染。
外關節成因 – 接骨點病變、骨折、韌帶損傷及肌筋膜疼痛。
骶髂關節的受傷原因包含中軸負荷與突然旋轉問題。這類型損傷可帶來滑囊或滑液損傷、滑囊及韌帶繃緊、腰椎關節活動能力減少或幅度過大、外來的壓力或剪力、異常的關節力學、微骨折或大骨折、軟骨軟化、軟組織受損、及發炎 [9]。
影響骶髂關節疼痛的因素
增加骶髂關節承受壓力的風險因素包括:
- 懷孕
- 真正及明顯的長短腳
- 步姿異常
- 長時間激烈運動
- 脊柱側凸及脊椎性融合至骶骨


病史及身體檢查
治療骶髂關節疼痛,最具挑戰性的其中一項是診斷的複雜性。骶髂關節疼痛與多種病變相似,診斷時需要以查問去排除其他可能性,例如腰椎間盤問題、神經根壓迫、小面關節疼痛、原發性或繼發性的肌筋膜綜合症、及非脊椎結構的症狀。骶髂關節的炎症(包括強直性脊椎炎及雷德氏症候群),往往會在臨床診斷中被發現。
身體檢查應包括徹底的神經檢驗、直腿抬高試驗、及由下胸腔至腰椎進行疼痛與動作喪失的評估。身體檢查亦應測試髖關節,並觸診病灶位置的軟組織或腰骶骨盆的骨痛位置。病人須指出最痛的位置並記錄下來。骶髂關節線一帶及骶骨溝的病灶位置變得一觸就痛是典型徵狀。
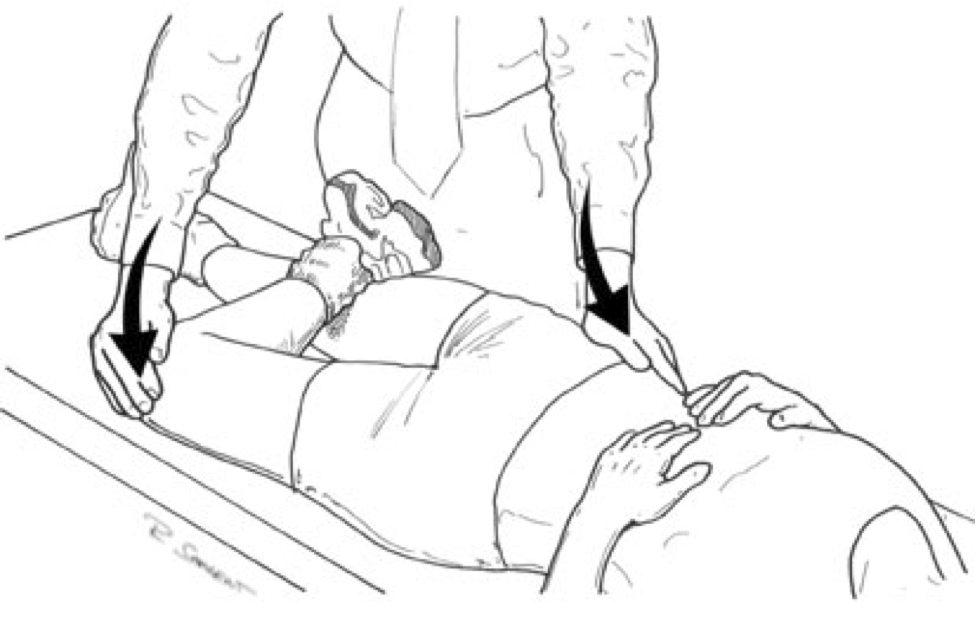
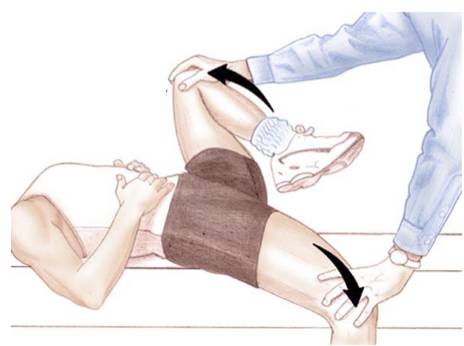
文獻中有大量檢查骶髂關節疼痛的體徵或測試方法。Patrick測試(圖2)及Gaenslen 測試(圖3)是最常見的身體檢查 [10]。刺激骶髂關節的技巧及調準性測試/靈活性測試的可靠性,是未完全得到證實的。
|
(圖2)Patrick測試:外旋臀部向骶髂關節施壓。 |
(圖3)Gaenslen測試:充分屈曲髖關節向骶髂關節施壓。 |
放射性研究
要以X光片來確定骶髂關節痛的病變並不容易。磁力共振及電腦掃描則能產生較佳的骶髂關節結構圖像。兩者診斷骶髂關節痛的敏感度為57.5%,準確性為69% [11]。以物理放射性核素的骨骼掃描來鑑定骶髂關節痛,敏感度為46%[12]。
疼痛轉移模式(圖4)
- 感覺改變主要集中於臀部中下方至脊椎髂骨後上方,股骨大轉子上方及大腿上方。
- 因骶髂關節疼痛的轉移方式,通常是臀部(94%)、下腰椎位置(72%)、小腿(28%)、腹股溝位置(14%)及足部疼痛(12%)。疼痛放射到上腰椎位置(6%)及腹部(2-6%)都是較為罕見的 [13-15]。
(圖4)骶髂關節疼痛擴散至四肢的方式。
診斷性阻隔(圖5)
利用診斷性阻隔作骶髂關節疼痛的診斷是最可靠的方法。目前的標準是在X光導引下進行注射。有時會因為技術上的困難,而需要用電腦掃描導引。在X光導引下於骶髂關節注射的失敗率約為5% [16,17]。
診斷性阻隔的限制因素包括安慰劑效應、痛楚會合及轉移、神經可塑性及中樞過敏,預期偏差、非刻意的交感神經系統阻塞、組織吸收局部麻醉藥物、及心理與社會問題 [18]。
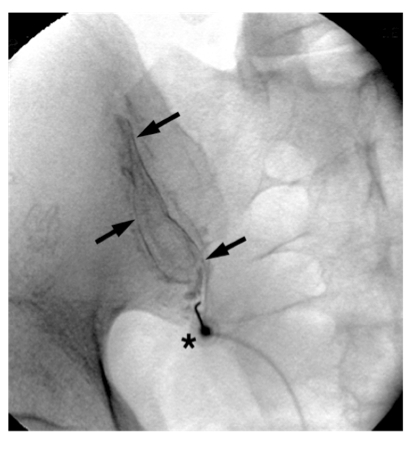
(圖5)骶髂關節注射的正前方X光造影


- 根據病理學直接作出修正
- 旨在緩解症狀
(圖6) 骶髂關節矯正帶是利用外在承托穩定骶髂關節
注射透明質酸
透明質酸是一種關節潤滑補充劑。通過注射這種物質,關節有機會復元。初期結果是令人鼓舞的,但在膝蓋關節的對照研究中,並沒有足夠証據顯示這個做法能長期舒緩痛楚。此外,退化性骶髂關節病變只發生在很少比例的患者身上[22],因此這不是一個常用的療法。
增生療法 (增生注射療法)
這是一直被提倡用作不明顯腰背痛或骶髂關節疼痛的治療。使用“增生療法”背後的理念,是韌帶及其他軟組織結構就是構成腰背痛的主要組織。所以,注射可促進纖維組織母細胞增生的物質,理論上應該可令這些組織増加強度及減少過敏。事實上,文獻中並沒有證據顯示“增生療法”能達到長期減痛的效果。
類固醇注射
注射類固醇及局部麻醉藥,一般都能達到治療及協助診斷的功能。透過X光導引下於骶髂關節進行注射,可緩解疼痛達6個月至1 年,效果相當不錯 [24,25]。
射頻神經阻斷治療(圖7)
對於患有骶髂關節疼痛的病人來說,射頻神經阻斷治療能提供一個較長時間的止痛方案。這技術是在骶髂關節周圍製造傷口,把感到痛楚的神經阻斷。這是一項在局部麻醉下進行的微創手術,病人一般可於手術當天出院。此手術需在每個骶髂關節的每邊穿刺2至3個切口,手術風險極低。在射頻治療時,會利用小量的類固醇去中和射頻的刺激。治療位置將會持續疼痛1至2星期,不過之後痛楚會明顯減少。成功率達70% [26-28]。
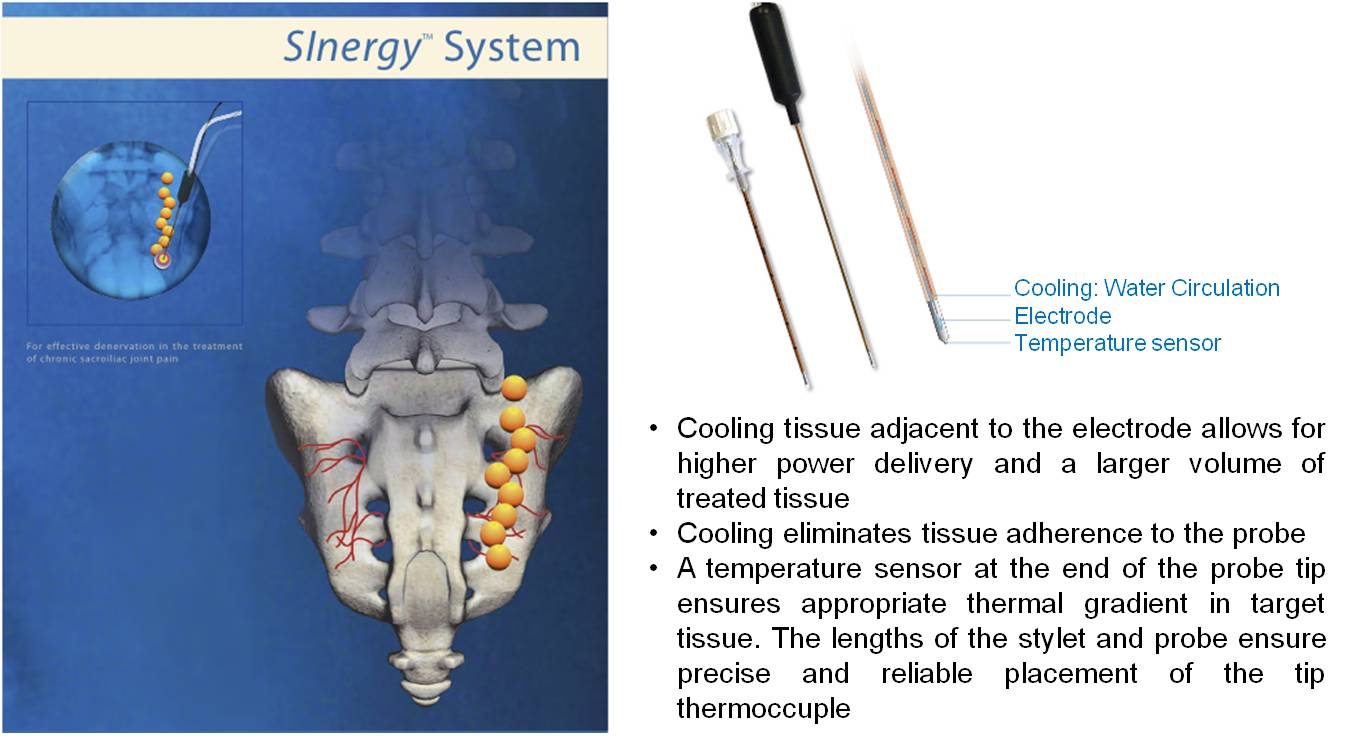
(圖7)射頻神經阻斷治療
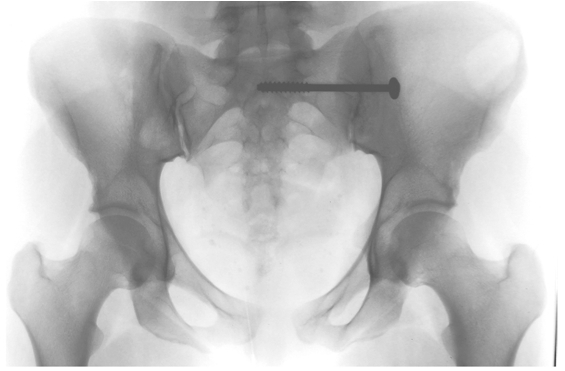
骶髂關節融合術
骶髂關節融合術的主要指徵是關節不穩定、骨折或後期的退化。此融合術會在X光導引/定位導航下經皮下完成(圖8及9)。骶髂關節融合術的長期成功率是70% [29]。
|
(圖8) 於骶髂關節固定術後,由靠近前方所拍的正前方X光照片。使用同側髂嵴的骨作植入物,然後以穿過髂骶的壓迫性螺絲固定。 |
(圖9) 骶髂關節融合術的移植物 |


約有15% 至 25% 中軸下背痛是由骶髂關節引發,但往往不被察覺。以前要為骶髂關節疼痛病人斷症時,病史及身體檢查被認為是有用的,不過在最新的研究中,已證明這些資料的診斷價值很有限。基於關節的複雜性,骶髂關節的疼痛成因是繁多而難以界定的。如果沒有繼發性原因,(例如雙腿的長度問題或炎症性關節炎),其中一個有效的方法是在X光導引下以類固醇作為局部麻醉,以確定痛楚的源頭並同時作出治療。有效時間可維持6個月甚至更長。雖然現時有關射頻神經阻斷治療的臨床研究並不多,但此療法是被視為較有效醫治骶髂關節疼痛的方法之一。除非關節有明顯的不穩定,或是後期的關節炎,否則甚少需要進行骶髂關節融合術。


- Bernard TN, Cassidy JD. The sacroiliac 1. syndrome. Pathophysiology, diagnosis and management. In: Frymoyer JW, ed. The adultspine: principles and practice. New York: Raven, 1991;2107–30.
- Dijkstra PF, Vleeming A, Stoeckart R. Complex motion tomography of the sacroiliac joint: an anatomical and roentgenological study[in German]. Rofo 1989;150:635–42.
- Ruch WJ. Atlas of common subluxations of the human spine and pelvis. Boca Raton, FL: CRC Press, 1997
- Grob KR, Neuhuber WL, Kissling RO. Innervation of the sacroiliac joint in humans [in German]. Z Rheumatol 1995;54:117–22.
- Fortin JD, Kissling RO, O’Connor BL, Vilensky JA. Sacroiliac joint innervation and pain. Am J Orthop 1999;28:68–90.
- Bernard TN, Kirkaldy-Willis WH. Recognizing specific characteristics of nonspecific low back pain. Clin Orthop 1987;217:266–80.
- Maigne JY, Aivaliklis A, Pfefer F. Results of sacroiliac joint double block and value of sacroiliac pain provocation tests in 54 patientswith low back pain. Spine 1996;21:1889–92.
- Bogduk N. International Spinal Injection Society guidelines for the performance of spinal injection procedures. Part I: zygapophysialjoint blocks. Clin J Pain 1997;13:285–302.
- Dreyfuss P, Cole AJ, Pauza K. Sacroiliac joint injection techniques. Phys Med Rehabil Clin North Am 1995;6:785–813.
- Dreyfuss P, Michaelsen M, Pauza K, et al. The value of medical history and physical examination in diagnosing sacroiliac joint pain.Spine 1996;21:2594–2602.
- Elgafy H, Semaan HB, Ebraheim NA, Coombs RJ. Computed tomography findings in patients with sacroiliac pain. Clin Orthop2001;382:112–8.
- Maigne JY, Boulahdour H, Chatellier G. Value of quantitative radionuclide bone scanning in the diagnosis of sacroiliac jointsyndrome in 32 patients with low back pain. Eur Spine J 1998;7:328–31.
- Fortin JD, Dwyer AP, West S, Pier J. Sacroiliac joint: pain referral maps upon applying a new injection/arthrography technique. PartI: asymptomatic volunteers. Spine 1994;19:1475–82.
- Fortin JD, Aprill CN, Ponthieux B, Pier J. Sacroiliac joint: pain referral maps upon applying a new injection/arthrography technique. Part II: clinical evaluation. Spine 1994;19:1483–9.
- Slipman CW, Jackson HB, Lipetz JS, et al. Sacroiliac joint pain referral zones. Arch Phys Med Rehabil 2000;81:334–8.
- Dussault RG, Kaplan PA, Anderson MW. Fluoroscopy-guided sacroiliac joint injections. Radiology 2000;214:273–7.
- Bollow M, Braun J, Taupitz M, et al. CT-guided intraarticular corticosteroid injection into the sacroiliac joints in patients with spondyloarthropathy: indication and follow-up with contrast-enhanced MRI. J Comput Assist Tomogr 1996;20:512–21.
- Rosenberg JM, Quint DJ, de Rosayro AM. Computerized tomographic localization of clinically-guided sacroiliac joint injections. Clin J Pain 2000;16:18–21.
- Cibulka MT, Delitto A. A comparison of two different methods to treat hip pain in runners. J Orthop Sports Phys Ther 1993;17:172–6.
- Vleeming A, Buyruk HM, Stoeckart R, et al. An integrated therapy for peripartum pelvic instability: a study of the biomechanical effects of pelvic belts. Am J Obstet Gynecol 1992;166:1243–7.
- Mooney V, Pozos R, Vleeming A, et al. Exercise treatment for sacroiliac pain. Orthopedics 2001;24:29–32.
- Lo GH, LaValley M, McAlindon T, Felson DT. Intra-articular hyaluronic acid in treatment of knee osteoarthritis: a meta-analysis. JAMA 2003;290:3115–21.
- Cohen SP. Sacroiliac joint pain: a comprehensive review of anatomy, diagnosis, and treatment. Anesth Analg. 2005 Nov;101(5):1440-53.
- Maugars Y, Mathis C, Vilon P, Prost A. Corticosteroid injection of the sacroiliac joint in patients with seronegative spondylarthropathy. Arthritis Rheum 1992;35:564–8.
- Karabacakoglu A, Karakose S, Ozerbil OM, Odev K. Fluoroscopy-guided intraarticular corticosteroid injection into the sacroiliac joints in patients with ankylosing spondylitis. Acta Radiol 2002;43:425–7.
- Cohen SP, Abdi S. Lateral branch blocks as a treatment for sacroiliac joint pain: a pilot study. Reg Anesth Pain Med 2003;28:113–9.
- Buijs EJ, Kamphuis ET, Groen GJ. Radiofrequency treatment of sacroiliac joint-related pain aimed at the first three sacral dorsal rami: a minimal approach. Pain Clinic 2004;16:139–46.
- Yin W, Willard F, Carreiro J, Dreyfuss P. Sensory stimulation-guided sacroiliac joint radiofrequency neurotomy: technique based on neuroanatomy of the dorsal sacral plexus. Spine 2003;28:2419–25.
- Simpson LA, Waddell JP, Leighton RK, et al. Anterior approach and stabilization of the disrupted sacroiliac joint. J Trauma 1987;27:1332–9.
All Rights Reserved. Web Design by YSD